La infección por el rotavirus es la causa más común de diarrea en niños menores de cinco años en todo el mundo.
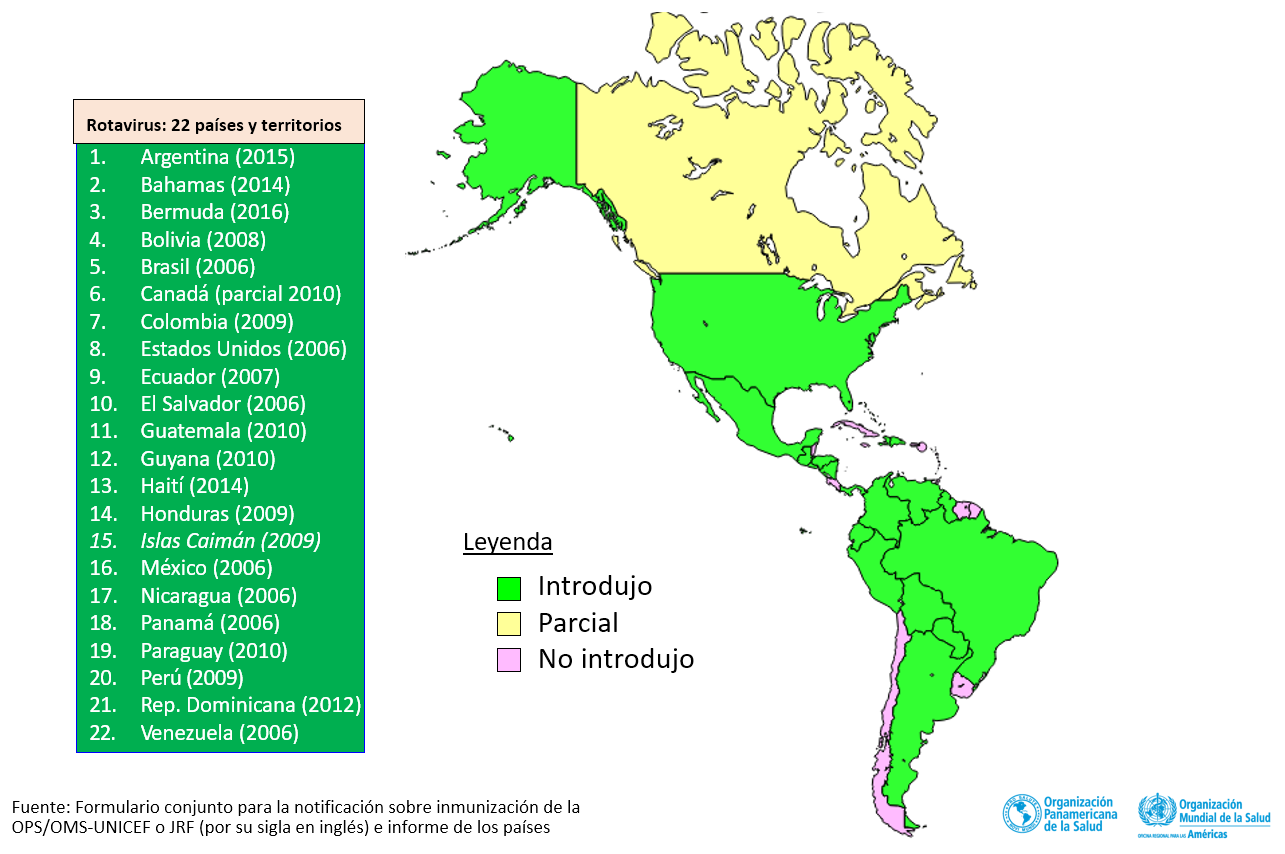
En 2016, se estimó que las muertes por rotavirus de niños menores de 5 años han disminuido de 528.000 (rango entre 465.000-591.000) en 2000 para 215.000 (rango entre 197.000-233.000) en 2013 en el mundo. En 2018, en la América Latina y Caribe, fue observada una disminución de 64% de las hospitalizaciones por rotavirus, 32,8% de las hospitalizaciones por gastroenteritis aguda (GEA) y en 53,5% de las defunciones por GEA en niños menores de 5 años. En 2015, se estimó que 125,000 hospitalizaciones por rotavirus y 800 defunciones fueron prevenidas en los países que introdujeron la vacuna contra el rotavirus en la Región.
A pesar de la incidencia de la infección ser similar en países de altos ingresos y países de medio y bajos ingresos, 80% de las muertes suelen ocurrir en los últimos.
En 2013, se estimó que aproximadamente la mitad (49%) de todas las muertes causadas por rotavirus ocurrieron en cuatro países (India, Nigeria, Pakistán y República Democrática del Congo).
Dado que el virus suele diseminarse a través de manos contaminadas, todos los miembros de la familia, y el personal de servicios de salud y de guarderías deben lavarse las manos después de limpiar a un niño que haya defecado, después de eliminar la deposición del niño, después de defecar, antes de preparar los alimentos, antes de comer y antes de alimentar a un niño.
Aunque el mejoramiento de la higiene, el abastecimiento de agua y la eliminación de aguas residuales son medidas que pueden contribuir a disminuir episodios severos de diarrea, la incidencia similar de la enfermedad por rotavirus tanto en países desarrollados como en desarrollo lleva a concluir que el control de la enfermedad no se logrará exclusivamente con esas medidas.
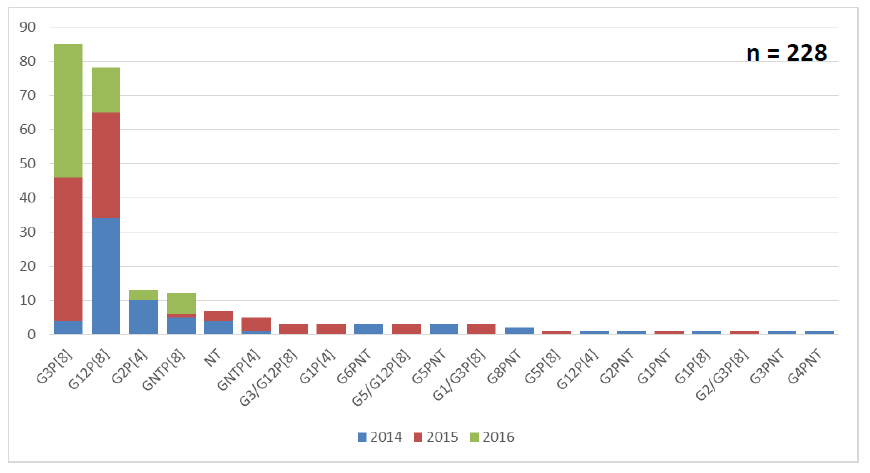
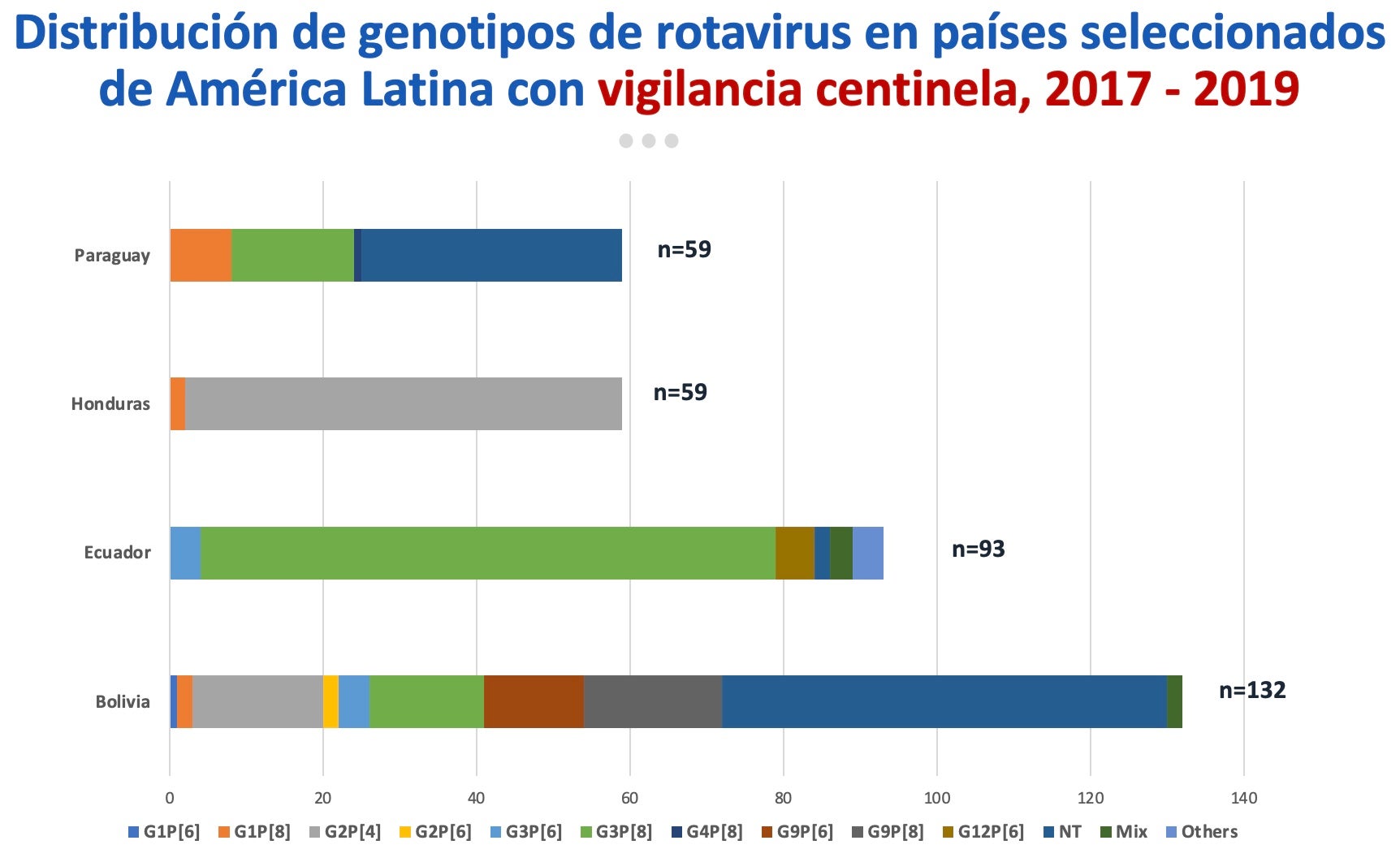
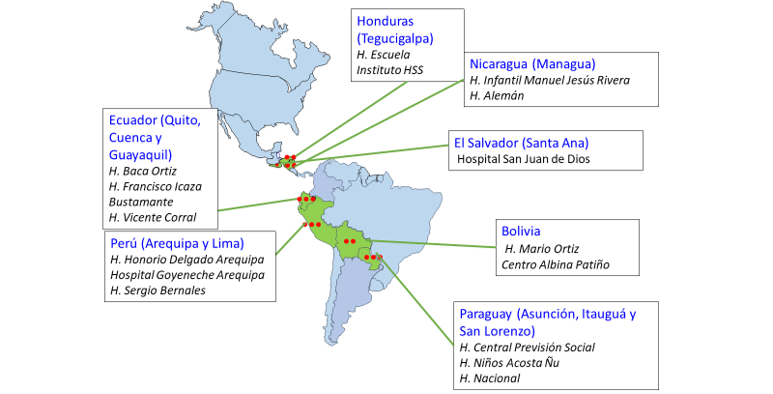
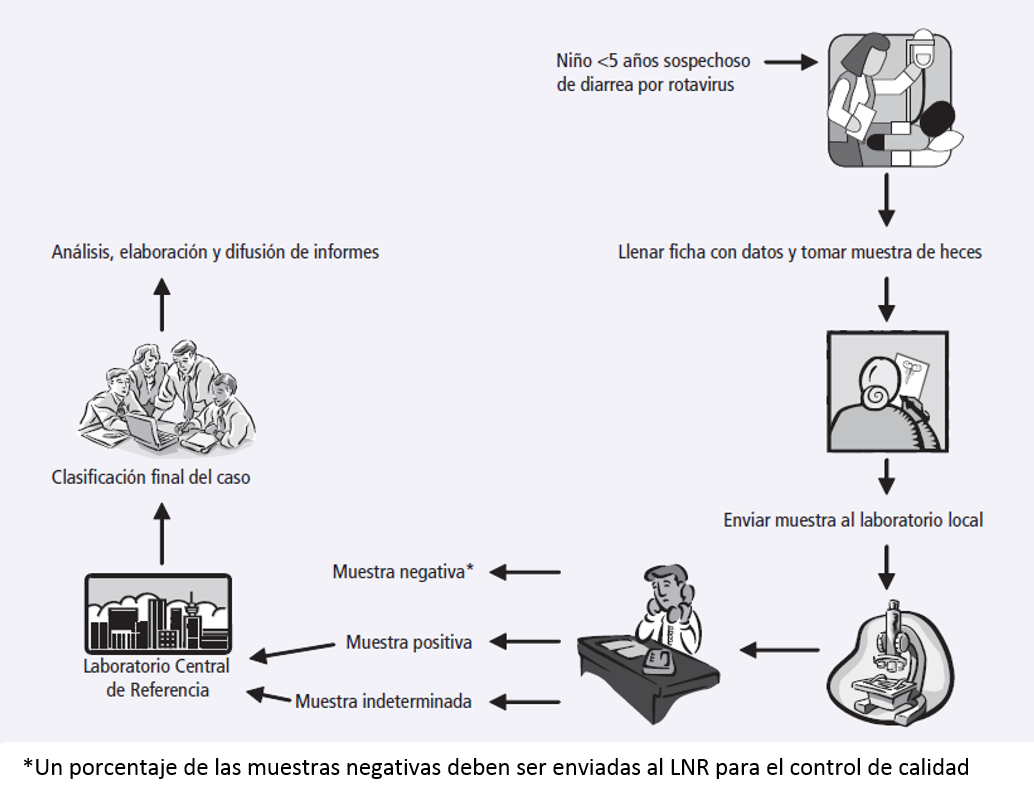
La red de la vigilancia centinela hospitalaria de rotavirus de la OPS comenzó en el 2006. Inicialmente, la recolección de datos era hecha de manera agregada, pero, desde el 2014, cuando la vigilancia regional comenzó a participar en la red global de vigilancia coordinada por la OMS, la recolección de datos pasó a ser individual en el sistema para datos de casos VINUVA. En la actualidad, siete países y 16 hospitales están incluidos en esta red.
El Grupo Técnico Asesor (GTA) sobre Enfermedades Prevenibles por Vacunación de la OPS recomienda que, en la Región de la Américas, los países deben seguir buscando vacunar a los niños contra el rotavirus en las edades tempranas ya establecidas, por lo general a los 2 y 4 o a los 2, 4 y 6 meses de edad.