SUBMENU
A malária é causada por parasitos do gênero Plasmodium, que são transmitidos às pessoas pela picada de mosquitos fêmeas infectadas do gênero Anopheles, chamados de “vetores da malária”. Existem cinco espécies de parasitos que causam malária em humanos e duas delas – P. falciparum e P. vivax – apresentam a maior ameaça.
- A malária é uma doença com risco de morte causada por parasitas que são transmitidos às pessoas por meio da picada de mosquitos infectados.
- Nas Américas, 505 600 casos de malária e cerca de 116 mortes foram registrados em 2023.
- A malária pode ser prevenida e curada.
- Dezoito países, incluindo um território na Região das Américas, estão atualmente em risco de malária.
- Paraguai, Argentina, El Salvador, e Belize foram certificados como livres de malária pela OMS em 2018, 2019, 2021 e 2023, respectivamente.
- Três quartos dos casos de malária registrados na região são causados pelo P. vivax.
- Nove países e um território nessa região fazem parte da iniciativa E-2025: Belize, Costa Rica, República Dominicana, Equador, Guiana Francesa, Guatemala, Honduras, México, Panamá e Suriname.
- A prevenção da malária na maioria dos países se baseia na Borrifação Residual Intradomiciliar (BRI) ou na distribuição em massa ou rotineira de mosquiteiros tratados com inseticida (MTI).
- Devido à pandemia de COVID-19, os serviços de diagnóstico foram interrompidos, conforme demonstrado pela redução de 32% nos casos suspeitos de malária testados em 2020 em comparação com 2019.
- Existem quatro tipos de malária humana: Plasmodium falciparum - Plasmodium vivax - Plasmodium malariae - Plasmodium ovale.
A transmissão é mais intensa em lugares onde o tempo de vida do mosquito é mais longo (de modo que o parasito tenha tempo para completar seu desenvolvimento no interior do mosquito) e onde ele prefere picar humanos a outros animais. A longa vida e o forte hábito das espécies de vetores africanos de picar humanos é a principal razão pela qual quase 90% dos casos de malária do mundo se encontram na África.
A transmissão também depende de condições climáticas, que podem afetar o número e a sobrevivência de mosquitos, tais como padrões de precipitação, temperatura e umidade. Em diversos locais, a transmissão é sazonal, com pico durante e depois da estação de chuvas. Epidemias de malária podem ocorrer onde o clima e outras condições favorecem subitamente a transmissão em áreas onde pessoas têm pouca ou nenhuma imunidade à doença. Os surtos também podem acontecer quando pessoas com baixa imunidade vão para áreas com intensa transmissão – como no caso de mobilidade por trabalho ou de refugiados.
A imunidade humana é outro fator importante, especialmente entre adultos em áreas com moderada ou intensa transmissão. A imunidade é parcial e desenvolvida após anos de exposição e, enquanto nunca oferece proteção completa, reduz o risco que a infecção por malária cause uma forma grave. Por esse motivo, a maioria das mortes em decorrência da malária na África ocorre em crianças pequenas, enquanto nas áreas com menor transmissão e baixa imunidade, todas as faixas etárias estão em risco.
A malária é uma doença febril aguda. Em um indivíduo não-imune, os sintomas usualmente aparecem entre 10 e 15 dias após a picada do mosquito infectado. Os primeiros sintomas – febre, dor de cabeça e calafrios – podem ser leves e difíceis de reconhecer como malária. Se não for tratada dentro das primeiras 24 horas, a malária por P. falciparum pode progredir para doença grave, muitas vezes resultando em morte.
Crianças com a forma grave da doença frequentemente desenvolvem um ou mais dos seguintes sintomas: anemia grave, dificuldade para respirar em relação à acidose metabólica ou malária cerebral. Em adultos, é frequente que vários órgãos sejam afetados. Em áreas endêmicas da doença, as pessoas podem desenvolver imunidade parcial, permitindo a ocorrência de infecções assintomáticas.
Diagnóstico e tratamento
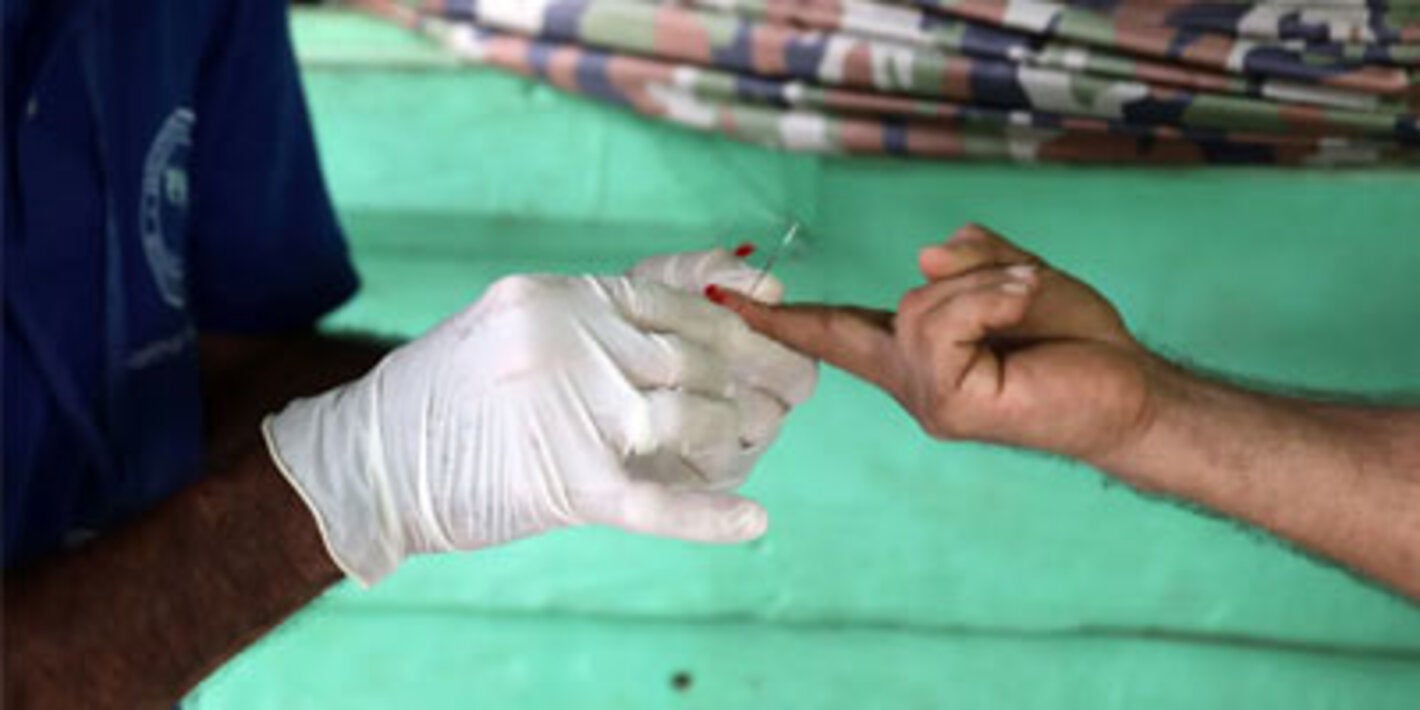
O diagnóstico e o tratamento precoce da malária reduzem a incidência da doença e evita mortes. Também contribuem para a redução da transmissão da malária. A melhor opção terapêutica disponível, principalmente para a malária P. falciparum, é o tratamento combinado com derivados de artemisinina. A OMS recomenda que todos os casos suspeitos de malária sejam confirmados por métodos parasitológicos (tanto microscopia quanto o teste rápido) antes da administração do tratamento.
O resultado da confirmação parasitológica pode ser obtido em 30 minutos ou menos. A prescrição de um tratamento baseada unicamente na sintomatologia deve ser feita apenas quando não é possível fazer um diagnóstico parasitológico. Mais recomendações detalhadas estão disponíveis nas “Diretrizes para o tratamento da malária (terceira edição)”, publicadas pela OMS em inglês em abril de 2015.
Prevenção
O controle vetorial é a principal forma de prevenir e reduzir a transmissão da malária. Se a cobertura das intervenções de controle do vetor dentro de uma área específica é suficientemente alta, então a medida de proteção será conferida a toda a comunidade.
A OMS recomenda proteção para todas as pessoas em risco de contrair a doença com um efetivo controle vetorial. Duas intervenções de controle vetorial – mosquiteiros impregnados com inseticidas e borrifação residual intradomiciliar – são eficazes em uma ampla gama de circunstâncias.
Mosquiteiros impregnados com inseticida: Os mosquiteiros utilizados nos programas de saúde pública estão impregnados com inseticidas de longa duração. Na maioria dos locais, a OMS recomenda a distribuição desse tipo de mosquiteiro para todas as populações em risco de contrair malária. A forma mais custo-efetiva de alcançar tal meta é fornecer o material gratuitamente, de modo que todas as pessoas tenham acesso a ele com as mesmas condições.
Ao mesmo tempo, é preciso utilizar estratégias de comunicação eficazes para conscientizar todas as pessoas que se encontram em risco sobre a importância de dormir todas as noites sob mosquiteiros e sobre os cuidados para que esse se mantenha em bom estado.
Borrifação residual intradomiciliar: A borrifação de interiores com inseticidas de ação residual é uma potente intervenção que reduz em pouco tempo a transmissão da malária. Sua eficácia máxima é obtida quando são borrifadas pelo menos 80% das casas nas áreas escolhidas. Essa intervenção é eficaz por 3-6 meses, dependendo da residualidade dos inseticidas utilizados e do tipo de superfície borrifada. Em alguns locais é preciso repetir a operação diversas vezes para proteger a população durante toda a temporada de transmissão da malária.
Drogas antimaláricas: Medicamentos antimaláricos também podem ser utilizados para prevenir a doença. Para viajantes, a malária pode ser prevenida por meio de fármacos profiláticos que detém a infecção em seu estágio hemático. Para mulheres grávidas que residem em áreas onde a transmissão é moderada ou alta, a OMS recomenda o tratamento profilático intermitente como sulfadoxina-pirimetamina em cada consulta pré-natal programada a partir do primeiro trimestre. Recomenda-se também a administração de três doses do tratamento profilático intermitente junto às vacinações sistemáticas para os lactentes que vivem em áreas com alta transmissão na África.
Em 2012, a OMS recomendou a quimioprofilaxia sazonal da malária como uma estratégia adicional para a prevenção da doença na região do Sahel, África, por meio da administração da série terapêutica mensal de amodiaquina e sulfadoxina-pirimetamina em todos os menores de cinco anos durante a estação de alta transmissão.
Resistência às drogas antimaláricas
A resistência aos medicamentos antimaláricos é um problema recorrente. A resistência do P. falciparum a gerações anteriores de fármacos, como a cloroquina e sulfadoxina-pirimetamina, se tornou generalizada durante as décadas de 1970 e 1980, minando os esforços para o controle da malária e revertendo os ganhos na sobrevivência infantil. O tratamento combinado com artemisinina cura a maioria dos pacientes – quando não há resistência à droga associada.
A OMS recomenda o monitoramento de rotina da resistência às drogas antimaláricas e apoia os países a fortalecerem seus esforços nesta importante área de trabalho.
Em 2017, quase metade da população mundial estava em risco de contrair malária. A maioria dos casos da doença e mortes relacionadas acontece na África Subsaariana. Entretanto, as regiões da OMS no Sudeste Asiático, Mediterrâneo Oriental, Pacífico Ocidental e Américas também estão em risco. Em 2017, 90 países e territórios apresentaram transmissão contínua de malária.
Alguns grupos populacionais correm um risco consideravelmente maior de contrair malária e desenvolver suas formas graves: bebês, crianças menores de cinco anos, gestantes e pessoas com HIV/aids, assim como migrantes não-imunes, populações móveis e viajantes. Programas nacionais de luta contra a malária precisam adotar medidas especiais para proteger esses grupos populacionais da infecção pela doença, levando em consideração suas circunstâncias específicas.
Grande parte do êxito alcançado no controle da malária na África até o momento se deve ao controle vetorial, que depende em grande medida da utilização de piretroides, a única classe de inseticidas recomendada atualmente para mosquiteiros impregnados, incluindo os de longa duração.
Nos últimos anos, a resistência dos mosquitos aos piretroides tem emergido em diversos países. Em algumas áreas, a resistência a todas as quatro classes de inseticidas usados em saúde pública tem sido detectada. Felizmente, essa resistência raramente tem reduzido a eficácia dos mosquiteiros tratados com inseticidas de longa duração, que continuam proporcionando um alto nível de proteção em quase todas as situações. A borrifação residual intradomiciliar é um método recomendado para evitar a resistência e alternar a utilização de diferentes classes de produtos.
Entretanto, áreas endêmicas da África Subsaariana e Índia estão causando uma significativa preocupação devido aos altos níveis de transmissão da malária e relatos generalizados de resistência aos inseticidas. O uso de dois inseticidas diferentes em um mosquito oferece a oportunidade de mitigar o risco do desenvolvimento e disseminação da resistência aos inseticidas; desenvolver esses novos mosquiteiros é uma prioridade. Vários produtos promissores, tanto para borrifação residual quanto para mosquiteiros, estão em desenvolvimento.
A detecção da resistência aos inseticidas deve ser um componente essencial de todos os programas nacionais contra a malária, com o objetivo de garantir que os métodos mais eficazes sejam utilizados. A escolha do inseticida de ação residual usado na borrifação deve sempre se basear em dados locais recentes sobre a suscetibilidade dos vetores em questão.
Para garantir uma resposta global rápida e coordenada frente à ameaça da resistência aos inseticidas, a OMS tem colaborado com as partes interessadas na elaboração do “Plano global para o manejo da resistência aos inseticidas nos vetores de malária”, lançado em maio de 2012.
Vigilância
Grande parte do êxito alcançado no controle da malária na África até o momento se deve ao controle vetorial, que depende em grande medida da utilização de piretroides, a única classe de inseticidas recomendada atualmente para mosquiteiros impregnados, incluindo os de longa duração.
Nos últimos anos, a resistência dos mosquitos aos piretroides tem emergido em diversos países. Em algumas áreas, a resistência a todas as quatro classes de inseticidas usados em saúde pública tem sido detectada. Felizmente, essa resistência raramente tem reduzido a eficácia dos mosquiteiros tratados com inseticidas de longa duração, que continuam proporcionando um alto nível de proteção em quase todas as situações. A borrifação residual intradomiciliar é um método recomendado para evitar a resistência e alternar a utilização de diferentes classes de produtos.
Entretanto, áreas endêmicas da África Subsaariana e Índia estão causando uma significativa preocupação devido aos altos níveis de transmissão da malária e relatos generalizados de resistência aos inseticidas. O uso de dois inseticidas diferentes em um mosquito oferece a oportunidade de mitigar o risco do desenvolvimento e disseminação da resistência aos inseticidas; desenvolver esses novos mosquiteiros é uma prioridade. Vários produtos promissores, tanto para borrifação residual quanto para mosquiteiros, estão em desenvolvimento.
A detecção da resistência aos inseticidas deve ser um componente essencial de todos os programas nacionais contra a malária, com o objetivo de garantir que os métodos mais eficazes sejam utilizados. A escolha do inseticida de ação residual usado na borrifação deve sempre se basear em dados locais recentes sobre a suscetibilidade dos vetores em questão.
Para garantir uma resposta global rápida e coordenada frente à ameaça da resistência aos inseticidas, a OMS tem colaborado com as partes interessadas na elaboração do “Plano global para o manejo da resistência aos inseticidas nos vetores de malária”, lançado em maio de 2012.
Eliminação
A eliminação da malária se define como a interrupção local da transmissão por parasitos específicos que causam a doença em uma área geográfica delimitada como resultado dos esforços deliberados. Medidas continuadas são necessárias para prevenir o reestabelecimento da transmissão.
Por sua vez, a erradicação da malária se define como a redução absoluta e permanente da infecção malárica por espécies de parasitos responsáveis pela doença nos seres humanos como resultado dos esforços deliberados. Uma vez alcançada a erradicação, a aplicação das medidas não é mais necessária.
O ritmo de progresso em um país em particular dependerá da solidez de seu sistema nacional de saúde, do nível de investimento para o controle da malária e de uma série de outros fatores, incluindo: determinantes biológicos, meio ambiente e as realidades sociais, demográficas, políticas e econômicas de cada país.
Em países com altas ou moderadas taxas de transmissão da malária, programas nacionais de controle da doença visam maximizar a redução dos casos de malária e de mortes.
À medida que os países se aproximam da eliminação, os sistemas de vigilância intensificada podem ajudar a detectar e tratar todos os casos, assim como notificá-los aos registros nacionais de malária. É importante tratar o quanto antes os pacientes diagnosticados com medicamentos antimaláricos eficazes para proteger sua saúde e prevenir a transmissão na comunidade.
Países que conseguiram permanecer por três anos consecutivos sem nenhum caso autóctone de malária podem solicitar à OMS que certifique a eliminação da doença. Nos últimos anos, oito países foram certificados como tendo eliminado a malária: Emirados Árabes Unidos (2007), Marrocos (2010), Turcomenistão (2010), Armênia (2011), Maldivas (2015), Sri Lanka ( 2016), Quirguistão (2016) e Paraguai (2018). O Marco de referência da OMS para a eliminação da malária publicado em 2017 oferece uma serie de instrumentos e estratégias detalhadas para alcançar e manter a eliminação.
- O Plano de Ação para a Eliminação da Malária 2021-2025 foi desenvolvido em consulta com países e parceiros regionais como um quadro de referência para orientar os esforços dos países e as contribuições de doadores e parceiros para a eliminação da doença nas Américas.
- O documento busca orientar os planos nacionais e promover uma abordagem interprogramática e intersetorial, além de esforços conjuntos entre países e parceiros.
- O Plano promove uma ação sistemática de detecção, diagnóstico e resposta, que deve ser implementada em massa e monitorada programaticamente.
- O documento destaca a necessidade de abordar os principais focos de malária em cada país com soluções operacionais específicas e baseadas em informações.